कोविड-19 से पैदा हुआ दर्द : निजी क्षेत्र और नीति आयोग के लिए एक 'मौक़ा'?

45 साल के एक बूढ़े मरीज़ को दिल्ली के जाने-माने निजी अस्पताल में सांस लेने में परेशानी की शिकायत के साथ भर्ती करवाया गया था। उनकी किस्मत अच्छी थी कि जब पूरे भारत और दिल्ली में स्वास्थ्य व्यवस्था ढहती हुई नज़र आ रही थी, तब उन्हें एक ऑक्सीजन बेड मिल पाया। उन्हें ICU में रखा गया, उनकी हालत में सुधार के लक्षण नज़र आ गए। हालांकि अगले कुछ दिनों तक उनके परिवार को उनसे नहीं मिलने दिया गया था। लेकिन परिवार को उम्मीद थी कि उनकी हालत ठीक हो रही है। जब ज़्यादा जानकारी नहीं आ रही थी, उसी दौरान एक रात को परिवार को पता चला कि मरीज़ को वेंटिलेटर से हटा दिया गया है। कुछ घंटे बाद मरीज़ ने दम तोड़ दिया। एक हफ़्ते तक किए गए इलाज़ के लिए परिवार को पांच लाख से ज़्यादा का बिल पकड़ा दिया गया, जबकि उनके परिवार में मृत व्यक्ति के अलावा और कोई कमाने वाला नहीं था।
यह उन कई में से एक मामला है, जहां किसी निजी अस्पताल में मरीज़ को भर्ती करवाने के लिए परिवारों से भारी-भरकम बिल भरवाए गए। दिल्ली, कोलकाता, मुंबई समेत पूरे देश से ऐसी रिपोर्ट आईं।
कोविड-19 संकट से लड़ने में निजी क्षेत्र ज़्यादातर अकुशल साबित हुआ है, कई जगह मुनाफ़ाखोरी की घटनाओं के चलते केंद्र और कुछ राज्य सरकारों को राष्ट्रीय आपदा प्रबंधन अधिनियम और राज्य महामारी अधिनियम के तहत ताकतों का इस्तेमाल कर शुल्क की सीमा तय करनी पड़ी, जिनकी प्रवृत्ति तात्कालिक थी। लेकिन इससे भी निजी क्षेत्र की मुनाफ़ाखोरी और ज़्यादा शुल्क वसूलने की घटनाएं कम नहीं हुईं। जब देश एक अभूतपूर्व महामारी से जूझ रहा था, तब कई जगह इस शुल्क सीमा का पालन नहीं किया गया।
निजी स्वास्थ्य क्षेत्र में विनियमन की कमी
पिछले कुछ सालों से बिना विनियमन के निजी क्षेत्र काफ़ी फल-फूल रहा है। सार्वजनिक स्वास्थ्य केंद्रों के कमज़ोर होने से व्यावसायिक क्षेत्र को फैलने का मौका मिला, जिसके तहत आमतौर पर स्वास्थ्य सुविधा की जानकारियों की कमी का फायदा उठाकर बड़ा मुनाफ़ा बनाया गया।
नागरिक समाज संगठन 'नैदानिक स्थापन अधिनियम 2010 (क्लिनिकल एस्टेब्लिशमेंट एक्ट)' को लागू किए जाने की मांग कर रहे हैं। जुलाई, 2021 में सुप्रीम कोर्ट ने जन स्वास्थ्य अभियान की एक याचिका पर सुनवाई को मान्यता दी, जिसमें संविधान में प्रदत्त सस्ती और अच्छी गुणवत्ता वाली स्वास्थ्य सेवा सुनिश्चित करने के लिए अधिनियम को लागू करने की अपील की गई है। याचिका में कहा गया कि ना तो केंद्र और ना ही राज्य सरकारों ने अधिनियम के प्रावधानों को लागू करने के लिए जरूरी कदम उठाए हैं।
CEA विधेयक कहता है, "निजी स्वास्थ्यसेवा क्षेत्र भारत में व्यापक स्तर पर अनियंत्रित है। अपर्याप्त और गैरजरूरी इलाज़, उन्नत तकनीकों का बेहद इस्तेमाल और विरल संसाधनों को जाया करने से लेकर गलत चिकित्सकीय और लापरवाही भरे व्यवहार समेत इस क्षेत्र में कई समस्याएं हैं।"
अधिनियम में सभी तरह के स्वास्थ्य सेवा प्रतिष्ठानों के पंजीकरण और विनियमन की व्यवस्था की गई थी, ताकि उनके द्वारा उपलब्ध करवाई जाने वाली सेवाओं में न्यूनत व्यवस्थाएं और सुविधआएं अनिवार्य बनाई जा सकें। CEA 2010 के तहत पंजीकरण के लिए निम्न शर्तें (जिनकी संसूचना जारी किया जाना बाकी है) हैं:
1) सुविधाओं और सेवाओं के न्यूनतम स्तर होना ही चाहिए
2) कर्मचारियों की न्यूनतम संख्या होनी ही चाहिए
3) रिकॉर्ड्स और रिपोर्टिंग को प्रबंधित करने के लिए प्रावधान
4) हर तरह की प्रक्रिया और सेवा के लिए दरों को निश्चित करना, जिन्हें केंद्र सरकार द्वारा, राज्य सरकारों के साथ सुझाव कर तय किया जाएगा।
हालांकि इस कानून को 2012 में ही संसूचित (नोटिफाईड) कर दिया गया था, लेकिन यह सिर्फ़ 11 राज्य और 6 केंद्रशासित प्रदेशों में ही आज तक लागू हो पाया है। इसमें भी सिर्फ़ मेडिकल डॉयग्नोस्टिक लेबोरेटोरीज़ को छोड़कर, बाकी दूसरी चीजों के लिए न्यूनतम पैमाने की संसूचना जारी नहीं की गई है। मेडिकल डॉयग्नोस्टिक लेबोरेटोरीज के लिए भी यह संसूचना 2018 में ही जारी की गई थी।
सेवाओं और प्रक्रियाओं के लिए दरों को निश्चित किया जाना CEA 2010 का सबसे अहम पहलू था। JSA की याचिका में कहा गया, "राष्ट्रीय परिषद ने आज तक निजी स्वास्थ्य क्षेत्र में दरों में पारदर्शिता बढ़ाने के लिए कोई कदम नहीं उठाया है।" दरों के पैमानीकरण पर बनाई गई उपसमिति को भंग कर दिया गया और इस ज़वाबदेही को 11 राज्यों और 6 केंद्रशासित प्रदेशों पर छोड़ दिया गया, जिन्होंने इस अधिनियम को लागू किया है। इनमें से अबतक सिर्फ़ चंडीगढ़ और दादरा-नगर हवेली ने ही आज तक जवाब दिया है।
JSA याचिका कहती है, "स्वास्थ्य सेवाओं के लिए सामान्य दरों को तय करने का जटिल काम राज्यों और केंद्रशासित प्रदेशों पर नहीं छोड़ा जा सकता। यह केंद्रीय प्राधिकरण या राष्ट्रीय परिषद की जिम्मेदारी होनी चाहिए।"
जब तक CEA 2010 में उल्लेखित पैमानों और दिशा-निर्देशों को संसूचित नहीं किया जाएगा, वे लागू नहीं होंगे; चिकित्सा प्रतिष्ठानों को स्थायी पंजीकरण नहीं दिया गया, वे सिर्फ़ प्रावधिक पंजीकरण पर ही काम कर रहे हैं। यहां तक कि जिन प्रदेशों ने अधिनियम को लागू किया है, वहां भी यही स्थिति है।
भारतीय निजी क्षेत्र का विकास- बढ़ती कीमत और कम होती सेवा
नीति आयोग की एक रिपोर्ट कहती है, "भारत का स्वास्थ्य सेवा क्षेत्र 2016 से 22 फ़ीसदी की चक्रवृद्धि दर से बढ़ रहा है।" सरकारी खर्च की तुलना में निजी क्षेत्र का खर्च ज़्यादा तेजी से बढ़ रहा है। भारत में प्रति व्यक्ति निजी स्वास्थ्य खर्च, प्रति व्यक्ति सरकारी स्वास्थ्य खर्च की तुलना में ज़्यादा है और यह बहुत ऊंची दर से बढ़ रहा है (चित्र-1)। इस तरह के विकास से स्वास्थ्य पर जेब से होने वाला खर्च (63 फ़ीसदी) बढ़ रहा है, जिससे हर साल 6.3 करोड़ लोग गरीबी रेखा के नीचे ढकेले जाने को मजबूर होते हैं।
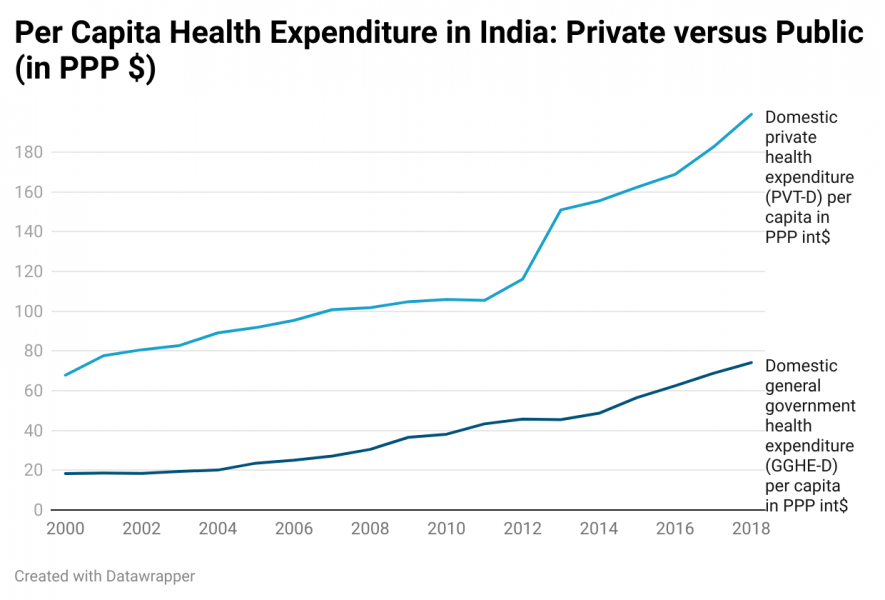
स्त्रोत: WHO ग्लोबल हेल्थ ऑबज़र्वेटरी
आगे सरकारी और निजी अस्पतालों में तुलनात्मक कीमत पर नज़र डालने से पता चल जाता है कि निजी क्षेत्र, सेवाओं के लिए कीमतें कितनी ज़्यादा बढ़ा देता है (सूची-1)। ग्रामीण इलाकों में निजी अस्पतालों में, सरकारी अस्पतालों की तुलना में भर्ती के एक मामले में औसतन 6 गुना कीमत होती है। वहीं शहरी इलाकों में यह आंकड़ा 8 गुना है।
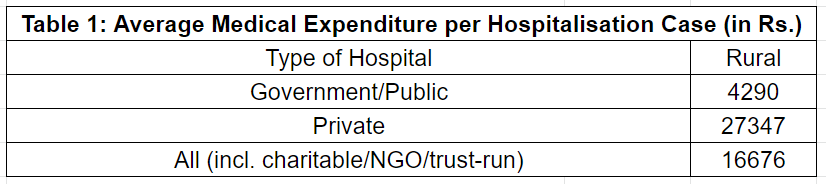
स्त्रोत: NSSO रिपोर्ट 75वां राउंड
इंद्रानिल और मोंटु बसु द्वारा हाल में किए गए एक विश्लेषण से स्वास्थ्य में निजी क्षेत्र की कार्यकुशलता और पहुंच से जुड़े मिथक टूटते हैं। यह विश्लेषण बताता है कि निजी क्षेत्र ग्रामीण इलाकों में लोगों तक पहुंचने में नाकामयाब रहा है। करीब़ 67 फ़ीसदी बड़े कॉरपोरेट हॉस्पिटल शहरों में स्थित हैं। विश्लेषण से यह भी पता चलता है कि निजी स्वास्थ्य सुविधाओं का ग्रामीण इलाकों में उपयोग कम हुआ है। विश्लेषण के मुताबिक़, "2014 में अस्पताल में भर्ती होने वाले 100 लोगों में से 58 का इलाज़ निजी अस्पतालों में किया गया। 2017-18 में यह स्तर गिरकर 54 पर आ गया।" इस विश्लेषण ने यह भी बताया कि 2014 और 2017-18 के बीच शहरी और ग्रामीण इलाकों में सार्वजनिक क्षेत्र की सुविधाओं की कीमत में कमी आई है, वहीं निजी क्षेत्र के मामलों में ग्रामीण इलाकों में यह कीमत बढ़ी है और शहरी इलाकों में हल्की सी कम हुई है। "2014 में शहरी इलाकों में लोगों को सरकारी अस्पतालों की तुलना में निजी अस्पतालों में 3.6 गुना ज़्यादा पैसा देना पड़ता था। ग्रामीण इलाके में यह अनुपात 3.3 गुना था। 2017-18 में शहरी और ग्रामीण इलाकों के लिए कीमत का यह अनुपात क्रमश: 5.8 और 5 पर पहुंच गया।"
अति गरीबी और मानवाधिकार पर संयुक्त राष्ट्र के स्पेशल रिपोर्टियर की रिपोर्ट बताती है कि निजीकरण से गरीबी या कम आय में जी रहे लोगों पर ज़्यादा नकारात्मक असर पड़ता है। रिपोर्ट में बताया गया, "निजीकरण में अक्सर मानवाधिकार सुरक्षाओं को संगठित ढंग से हटाया जाता है और गरीबी में रह रहे लोगों व कम आय वाले वर्ग के हितों को और भी ज़्यादा वंचित कर दिया जाता है। मौजूदा मानवाधिार जवाबदेही तंत्र, बड़े स्तर के निजीकरण द्वारा पेश की गई चुनौतियों से निपटने के लिए अकुशल है।"
नीति आयोग और निजी क्षेत्र- लोगों की स्वास्थ्य ज़रूरतों पर बनाया जा रहा है पैसा
नीति आयोग और निजी क्षेत्र दोनों ही यहां एक निवेश का मौका देख रहे हैं। "एक बूढ़ी होती आबादी, जिसका मध्य वर्ग बढ़ रहा है, वह भारत में स्वास्थ्य सेवाओं की मांग को बढ़ाएगी और इससे कल्याण व निवारक सेवाओं को भी बल मिलेगा।"
'इंवेस्टमेंट अपॉर्चुनिटीज़ इन इंडियाज़ हेल्थकेयर सेक्टर' शीर्षक से हाल में नीति आयोग की रिपोर्ट उस दौरान आई, जब हम बेहद गंभीर स्वास्थ्य संकट से जूझ रहे थे और बड़ी संख्या में लोग मर रहे थे। इस रिपोर्ट में दूसरे और तीसरे वर्ग के शहरों में अस्पतालों को पहुंचाने के लिए "कोविड-19 को एक आकर्षक निवेश मौके" के तौर पर देखने का जिक्र था। एक ऐसे वक़्त में जब निजी स्वास्थ्य सुविधाओं द्वारा मरीज़ों का जमकर शोषण किया गया, तब इस दस्तावेज़ ने निजी क्षेत्र के विनियमन पर कोई बात नहीं की, इसने सिर्फ़ व्यापार को सरल बनाने और हॉस्पिटल क्षेत्र में मुनाफ़ा बढ़ाने पर चर्चा की।
दिलचस्प है कि नीति आयोग के दस्तावेज़ में इस बात की चर्चा भी थी कि "अग्रणी निजी अस्पतालों में अब गायनेकोलॉजी और ऑब्सटेट्रिक्स सेग्मेंट में तेजी देखने को मिल सकती है।" यहां ध्यान देने वाली बात है कि दुनियाभर में सीजर के बढ़ते मामलों में पहले ही चिंता जताई जा रही है और विश्व स्वास्थ्य संगठन महिला केंद्रित सेवा की सलाह दे रहा है। भारत में अध्ययन किए गए हैं, जिनमें बताया गया है कि निजी क्षेत्र में सीजर ऑपरेशन के ज़रिए प्रसव के मामलों में आ रही तेजी को सिर्फ़ स्वास्थ्य कारणों से नहीं समझाया जा सकता है। निजी अस्पतालों में सरकारी अस्पतालों की तुलना में चार गुना ज़्यादा महिलाएं सीजर से प्रसव करवाने का विकल्प चुनती हैं। इन अध्ययनों में निजी क्षेत्र में चिकित्सक द्वारा बढ़ावा देने से सीजर की बढ़ती मांग और छुपे-हुए वित्तीय प्रोत्साहन का जिक्र किया गया है।
महामारी के दौरान PMJAY का अनुभव
महामारी के दौरान सरकार की प्रतिनिधि योजनाओं में से एक- आयुष्मान भारत पीएम जन आरोग्य योजना (PMJAY) का अनुभव बहुत अच्छा नहीं रहा है। इस योजना के तहत हर परिवार को द्वितीयक और तृतीयक भर्ती सुविधा के लिए सालाना 5 लाख रुपये का कवर मिलता है। योजना का लक्ष्य है कि भारतीय आबादी के निचले 40 फ़ीसदी हिस्से को इसका लाभ पहुंचाया जाए, जिसमें 10.74 करोड़ से ज़्यादा गरीब़ और अन्य आर्थिक तौर पर कमज़ोर वर्ग के लोग (कुलमिलाकर करीब़ 50 करोड़) शामिल हैं।
मई, 2021 में फाइल की गई एक RTI के जवाब में राष्ट्रीय स्वास्थ्य प्राधिकरण ने बताया कि जून, 2021 के पहले हफ़्ते तक करीब 23.78 लाख लोगों को PMJAY के तहत "दाखिला" दिया गया था, जिसमें 17 लाख लोग जांच और 6.05 लाख लोग भर्ती होकर इलाज़ करवाने वाले थे। देश में PMJAY के तहत योग्य लोगों का ये बहुत छोटा हिस्सा है, योजना के तहत कम दाखिले से लोगों में नाराजगी पैदा हुई और उन्हें निजी अस्पतालों में पैसा बहाना पड़ा।
दशकों से भारत में निजी, व्यावसायिक, कॉरपोरेट स्तर के प्रतिष्ठान बिना रोकटोक फैल रहे हैं। हाल में नीतिगत दस्तावेज़ों में भी निजी क्षेत्र के विनियमन या नियंत्रण के जिक्र से बचा गया है। बल्कि विनियमन के कोई भी जिक्र को मौजूदा सरकार निजी खिलाड़ियों की उद्यमशीलता में कटौती के तौर पर देखती है। नतीज़ा यह हुआ कि मरीज़ों को बढ़ा-चढ़ाकर बिल दिए गए, अनचाही स्वास्थ्य प्रक्रियाएं अपनाई गईं, यहां तक कि मरीज़ों को देखने से भी इंकार कर दिया गया। इस तरह मरीज़ों का भारी शोषण हुआ। यहां सिर्फ़ एक ही रास्ता है कि निजी क्षेत्र का विनियमन किया जाए और सरकारी क्षेत्र को मजबूत किया जाए। इंद्रानिल और बोस लिखते हैं, "स्वास्थ्य क्षेत्र में मौजूदा उथल-पुथल से निपटने का सबसे पहला कदम, प्रभुत्वशाली मुनाफ़ा कमाने वाले क्षेत्र के जवाब में एक वैकल्पिक जन हितैषी, गैर व्यावसायिक सार्वजनिक तंत्र का निर्माण होगा।"
इस लेख को मूल अंग्रेज़ी में पढ़ने के लिए नीचे दिए लिंक पर क्लिक करें।
COVID-19 Pandemic Woes: An 'Opportunity' for the Private Sector and NITI Aayog?
अपने टेलीग्राम ऐप पर जनवादी नज़रिये से ताज़ा ख़बरें, समसामयिक मामलों की चर्चा और विश्लेषण, प्रतिरोध, आंदोलन और अन्य विश्लेषणात्मक वीडियो प्राप्त करें। न्यूज़क्लिक के टेलीग्राम चैनल की सदस्यता लें और हमारी वेबसाइट पर प्रकाशित हर न्यूज़ स्टोरी का रीयल-टाइम अपडेट प्राप्त करें।