हेपेटाइटिस और हज़ार डॉलर की गोली
पूंजी का मुनाफे को बढाने का लालच बहुत कम दायरों का सम्मान करता है। अगर दवा बनाने वाली कंपनियों की मिशाल पेश की जाए तो, लगेगा कि बीमार और असहाय लोगों से मुनाफे की अपेक्षा रखने वाली इन कम्पनियों की कोई सीमा नहीं है। इसका उदहारण हाल ही में एक अमरीका की कम्पनी जिसका नाम गिलेअद है जिसके द्वारा सोवालदी नामक दवा के लिए की गयी विपणन (मार्केटिंग) से मिलता है। सोवालदी ने जल्दी ही '1,000 डॉलर की गोली' होने की कुख्याति प्राप्त की है।
हेपेटाइटिस सी के लिए उपचार के नए विकल्प
गिलाद ने 2013 में सोवालदी का विपणन (मार्केटिंग) शुरू किया, और 2014 की पहली तिमाही में ही इसकी बिक्री ने 3 अरब 48 करोड़ डॉलर को छु लिया। बहुत लोगों का अनुमान है कि सोवालदी की वार्षिक बिक्री सबसे बड़ी ब्लॉक बस्टर दवा साबित होगी - फाइजर के लिपटर( जिसका जेनेरिक नाम एटोरवास्टेटिन है – एक ऐसी दवाई है जो रक्त में लिपिड स्तर को कम करती है), जिसकी बिक्री 2006 में 12 अरब 9 करोड़ डॉलर पहुँच गयी थी। या अगर हम सीए दुसरे तरीके से कहें, यानी यह बिक्री 78,000 करोड़ रूपए तक पहुंची, 2014 में सोवालदी की बिक्री भारत में दवाईओं की सभी घरेलु बिक्री से ज्यादा होगी! सोवालदी (जिसका जेनेरिक नाम सोफोसबुविर है) एक ऐसी दवाई है जिसे हेपेटाइटिस सी के इलाज़ के लिए बाज़ार में लाया गया है जिसे “वायरल के विरुद्ध सीधे काम करने वाली” (DAA) कहा गया है, इन दवाओं के मौलिक रूप से हेपेटाइटिस सी से पीड़ित रोगियों के जीवन को बदलने की क्षमता है
हाल ही तक हेपेटाइटिस सी वायरस के बारे में ज्यादा नहीं जाना जाता था। इसकी खोज 1970 के दशक में वायरल इन्फेक्शन के रूप में हुयी जोकि जिगर को नुक्सान पहुंचाता है, यह उन संक्रमण से अलग था जिसके तहत जिगर में संकर्मन फैलता है जैसे हेपेटाइटिस ए और हेपेटाइटिस बी, इस रोग को, इस प्रकार, अंतरिम रूप से 'गैर-ए गैर-बी हैपेटाइटिस' के रूप में नामित किया गया था। इस वायरस को 1989 में अलग किया गया था और इस बीमारी को हेपेटाइटिस सी के रूप में नामित किया गया था।
शुरुवात में हेपेटाइटिस सी का पारंपरिक इलाज, 'पेगीलेटेड इंटरफेरॉन' (या पेग इंटरफेरॉन) नामक दवा के आसपास घूमता था, एक दवा जो शरीर की प्रतिरक्षा प्रणाली पर कार्य करती है। पेग इंटरफेरॉन से हेपेटाइटिस सी के उपचार में कई कमियां मौजूद थी। दवा एक तो महँगी है और उसकी सफलता मात्र 50% हैं। चूँकि, दवा शरीर की प्रतिरक्षा प्रतिक्रिया को संशोधित करता है, पेग इंटरफेरॉन के इस्तेमाल व उपचार से शरीर को गंभीर संक्रमण के लिए उजागर करता है, इनमें से कुछ संकर्मन जानलेवा भी हो सकते हैं। प्रतिरक्षा प्रणाली पर इसके प्रभाव की वजह से, पेग इंटरफेरॉन को उन पर इस्तेमाल नहीं किया जा सकता, जो पहले से ही बहुत बीमार हैं - इस प्रकार जो लोग हेपेटाइटिस सी से बुरी तरह से प्रभावित हैं ऐसे रोगियों को इलाज से इनकार कर दिया जाता था।
वायरल के विरुद्ध प्रभावशाली दवा (DAAs) के कोई जयादा नकारात्मक प्रभाव नहीं है और इसे हेपेटाइटिस सी के इलाज़ के लिए हर स्तर पर इस्तेमाल किया जा सकता है, यद्दपि इस दवा के इस्तेमाल से रोगियों में जिगर की विफलता के अभी भी निर्णायक नतीजे नहीं है। मज़े की बात है की इस बिमारी की इलाज़ दर पहले से ही 90% है और अगर दोनों दवाओं को मिला लिया जाए तो यह 100% सफलता को छू सकती है। परम्परागत तौर पर हेपेटाइटिस सी के इलाज़ में 12से 14 हफ्ते का समय लगता है, यह इस पर भी निर्भर है संक्रमण किस तरह का है। वायरस की आनुवंशिक बनावट निर्भर होते हुए, हेपेटाइटिस सी की 6 अलग तरह की किस्में (पर सभी एक-दुसरे से सम्बंधित) जिन्हें ‘जीनोटाइप’ कहा जाता है,मौजूद हैं।
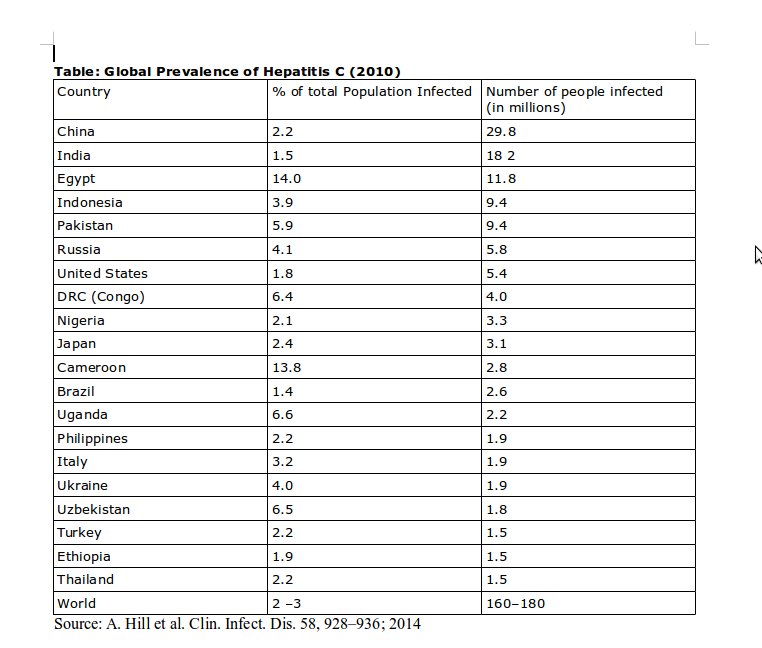
गिलेअद का 1000 डॉलर की दवा की बड़े बाज़ार पर नज़र है। हेपेटाइटिस सी के प्रति जागरूकता बढ़ने के साथ-साथ इस बिमारी के संक्रमण होने की जानकारी भी बढ़ी है। हालांकि ज्यादातर आंकड़े का अनुमान अभी भी सही नहीं हैं, जनसंख्या के विभिन्न वर्गों के परिक्षण से ही मज़बूत आंकड़ें लिए जा सकते हैं। हालांकि कच्चे-पक्के अनुमान दिल दहला देने वाले हैं। विश्व स्तर पर, एक अनुमान के अनुसार 1 करोड़ 60लाख से 1 करोड़ 80 लाख लोग हेपेटाइटिस सी वायरस को अपने भीतर छिपाए हुए हैं और उनमें से कई अंततः संक्रमण से मर जायेंगें। इसका मतलब है, वैश्विक तौर पर एच.आई.वी-एड्स से प्रभावित लोगों की संख्या से पांच गुना ज्यादा लोग हेपेटाइटिस सी से प्रभावित हैं। हर साल हेपेटाइटिस सी के संक्रमण से करीब पांच लाख लोग मर जाते हैं और हेपेटाइटिस सी अकेला ऐसा कारण है जिसके लिए जिगर प्रत्यारोपण की सबसे ज्यादा जरूरत पड़ती है – जो अपने आप में काफी महंगा इलाज़ है, यह सुविधा भारत जैसे विकासशील देशों में काफी कम केन्द्रों में उपलब्ध है। भारत में इस वायरस से 1 करोड़ 20 लाख से लेकर 1 करोड़ 80 लाख लोग प्रभावित हैं और इनमें से हर साल 1 लाख लोग इस संकर्मन से मर जाते हैं। कुछ देशों में हेपेटाइटिस सी से संकर्मण की दर काफी ऊँची है, मिश्र में कुल जनसँख्या का 14 से 22% लोग इस वायरस से प्रभावित है। नीचे दी गयी तालिका में उन सभी देशों की जानकारी है जहाँ इस बिमारी से सबसे ज्यादा मरीज़ हैं।
हेपेटाइटिस सी के लक्षण और उसका संचरण
प्रसार की वास्तविक सीमा का आकलन करने में कठिनाई ,हेपेटाइटिस सी वायरस मानव शरीर में कैसे काम करता है, से जुड़ा है। हेपेटाइटिस सी के संक्रमण अलग अलग लोगों पर अलग प्रभाव डालता है। हेपेटाइटिस सी से संक्रमित एक व्यक्ति, में कई बार कोई लक्षण नहीं दिखता हैं, लेकिन 20% मामलों में लक्षण साफ़ दिखाई पडतें हैं। आरंभिक संक्रमण के बाद या 2 से 6 सप्ताह तक दिखाई देते हैं। हेपेटाइटिस के अन्य रूपों (ए या बी) में जो तीव्र लक्षण हैं इसमें भी उसी के के समान होते हैं, जैसे बुखार, मतली, उल्टी, मूत्र और पीलिया (त्वचा का पीला रंग पड़ना) के गहरे काले धब्बे पड़ना आदि शामिल हैं। ये लक्षण जीवन के लिए शायद ही खतरा बनते हैं और कुछ ही हफ्तों में ठीक हो जाते हैं। हालांकि, चाहे तीव्र लक्षण हैं या नहीं, संक्रमित लोगों में 15-45% लोग आरंभिक संक्रमण से लड़ने और शरीर से वायरस से छुटकारा पाने में सक्षम होते हैं। बाकी लोग इस वायरस के क्रोनिक वाहक बन जाते हैं। जबकि सभी क्रोनिक वाहक दूसरों को संक्रमित करने में सक्षम हैं अगर (उनके रक्त का किसी अन्य व्यक्ति के रक्त साथ मिलाया जाता है तो), उनमें से केवल एक हिस्से को बाद में जीवन में जिगर में क्षति के लक्षण दिखाई देंगे। जिगर को होने वाली क्षति, धीरे धीरे ठीक होती है, शुरुवाती सक्रमण के बाद कुछ लोगों में ये लक्षण 2 दशकों तक दिखाई दे सकते हैं। जो लोग इस बीमारी से मर जाते हैं वे आमतौर पर जिगर की विफलता का शिकार होते हैं।
हेपेटाइटिस सी का संक्रमण रक्त और रक्त उत्पादों के माध्यम से होता है और कभी अन्य शरीर के अन्य तरल पदार्थ के माध्यम से होता हैं। इसकी अपने आप में अलग ही विशेषता है कि हेपेटाइटिस सी संक्रमण हेपेटाइटिस के एक और रूप से जुड़ा है और वह है हेपेटाइटिस बी। हालांकि बाद के मामले में जो लोग संक्रमित तीव्र लक्षण के शिकार होते हैं और जो प्रतिकूल स्थितियों (मृत्यु सहित) को झेलते हैं वह गंभीर बीमारी का परिणाम होता हैं।
हेपेटाइटिस सी के फैलाव/संक्रमण के लिए जो सबसे आम रास्ते हैं: शल्य चिकित्सा के उपयोग में कीटाणुरहित उपकरण (दंत चिकित्सा आदि में शामिल) न होना, सुई और सीरिंज; संक्रमित खून से रक्त दान करना; और इंजेक्शन से नशा करने वालों के बीच में सुई को साझा करना। संचरण के मामले में जो कम उदहारण हैं उसमें संक्रमित माताओं से शिशुओं में आना, और यौन संपर्क के जरिए। एक रक्त जनित संक्रमण होने के नाते, हेपेटाइटिस सी एक संक्रमित व्यक्ति के साथ चुंबन, भोजन या पीने से, स्तन दूध, भोजन या पानी के माध्यम से या गले मिलने से आकस्मिक संपर्क से नहीं फैलता है।
जो भी रोगी संक्रमित हैं उनमें वायरस के लिए (शरीर की प्रतिरक्षा प्रतिक्रिया),एंटीबॉडी का विकास होगा, इसमें वो लोग भी शामिल हैं जो अंत में अपने दम पर वायरस से छुटकारा पा लेंगें। ये एंटीबॉडी शरीर और उनकी उपस्थिति के लिए हेपेटाइटिस सी परीक्षण के लिए स्क्रीनिंग परीक्षा में शामिल होता हैं। एक सकारात्मक परीक्षण इंगित करता है कि व्यक्ति हेपेटाइटिस सी कभी न कभी संक्रमित हुआ है, लेकिन उससे साबित नहीं होता कि वह अभी भी संक्रमित है। एक दूसरा परीक्षण एक विशेष यौगिक (एक न्यूक्लिक एसिड) के लिए जोकि हेपेटाइटिस सी वायरस का हिस्सा है, की जरूरत पड़ती है कि क्या व्यक्ति संक्रमण को अपने भीतर छिपाए हुए है या नहीं।
हेपेटाइटिस सी के रोगियों के लिए नई उम्मीद
जाहिर है, हेपेटाइटिस सी विभिन्न आयामों के साथ एक जटिल बीमारी है और इसका पता लगाने के लिए काफी उन्नत सुविधाओं की आवश्यकता है। यही कारण है कि इस बिमारी के फैलने के क्यों केवल मोटे अनुमान उपलब्ध हैं। क्योंकि इसके इलाज और निदान करने की कठिनाइयों साहित बड़े खर्च भी शामिल हैं, यहां तक कि विकसित देशों में हेपेटाइटिस सी के रोगियों को उपचार प्राप्त नहीं होता है। उपचार दरों में यूरोप में 3.5%, और संयुक्त राज्य अमेरिका के 21% प्रभावित लोगों में भिन्न है, विकासशील देशों में इस प्रतिशत का छोटा सा अंश है। हालांकि, दो चीजों में बदलाव आया हैं: नई दवायें अधिक प्रभावी हैं जिनके इलाज की दर 100% है; और हाल के अनुमानों से पता चला है कि हेपेटाइटिस सी रोग का बोझ पहले की तुलना में बहुत अधिक है बढा है। इसके अलावा, नई दवाओं की उपलब्धता (सोफोसबुविर के अलावा अन्य कुछ और दवाइयां उपलब्ध है, वर्तमान में उपचार की सिफारिश में अन्य दवा के साथ सोफोसबुविर की भी सिफारिश की गयी है। और यह दुनिया भर में हेपेटाइटिस सी के उन्मूलन को सैद्धांतिक रूप से संभव बनाता है।
लेकिन ऐसा करने के लिए दवाओं की नयी किस्मों को हेपेटाइटिस सी के सभी रोगियों के लिए सुलभ होना चाहिए। वापस जो हमारे सामने 1,000 डॉलर की गोली की कहानी लाती है। तो सोफोसबुविर फिर इतनी महँगी क्यों है? सी दवा में ऐसा कुछ नहीं है जो सोफोसबुविर को इतना महंगा बनाता है। एड्रयू हिल और अन्य के हाल ही में प्रकाशित एक पत्र में हेपेटाइटिस सी के निर्माण के लिए "न्यूनतम लागत शीर्षक जिसे कि विकासशील देशों में बड़े पैमाने पर उपचार करने के कार्यक्रमों में उपयोग के लिए प्रत्यक्ष वायरस विरोधी" के रूप में लेखक ने कहा है कि 12 सप्ताह में सोफोसबुविर के साथ कुल उपचार की लागत $ 68- $ 136 की सीमा में होना चाहिए का अनुमान है। लेखक, निर्माण की के लागत आधार पर अपन अनुमान लगाता है, वह भी उचित लाभ मार्जिन निकालने के बाद। इसलिए उचित लाभ मिलकर भी सोफोसबुविर की एक गोली की कीमत एक डॉलर होनी चाहिए न कि हज़ार डॉलर!
क्या सोफोसबुविर की ऊंची कीमत के लिए उच्च अनुसंधान की लागत कारण है? यहां तक कि यह भी सच नहीं है, क्योंकि सोफोसबुविर गिलाद का मूल अनुसंधान उत्पाद नहीं है। सोफोसबुविर को एक छोटी सी कंपनी में विकसित किया गया था – जिसका नाम फार्मसेट है, और गिलाद ने 2011 में इस कंपनी के अधिग्रहण के लिए 11 अरब डॉलर खर्च किये। यह गिलाद द्वारा एक विशुद्ध वाणिज्यिक निर्णय था न कि दवा और इसके निर्माण की लागत को पूरी तरह से असंबंधित विकास की वास्तविक लागत के आधार पर। गिलाद, ने फार्मसेट को अधिग्रहण करने में जो खर्च किया था उसने 2014 के अंत तक उससे अधिक कमा लिया था। और भविष्य में वह बिक्री के माध्यम से अरबों डॉलर का लाभ कमाने के लिए तैयार है।
क्या भारत हेपेटाइटिस सी के संकट का जवाब देगा?
दुनिया भर में हेपेटाइटिस सी के मरीज भारतीय जेनेरिक कंपनियों से उम्मीद कर रहे हैं कि वे सोफोसबुविर के जेनेरिक संस्करणों का कम लागत से निर्माण कर उसे निर्यात कर जीवन रेखा प्रदान करेंगी। यह उम्मीद इस पर निर्भर है कि जेनरिक कंपनियों ने 21 वीं सदी की शुरुआत में कम कीमत पर एचआईवी / एड्स की दवाओं को सुलभ बनाने में भूमिका निभाई थी। वैश्विक बाजार में भारतीय जेनरिक कंपनियों के घुसने से एक साल के उपचार के लिए एचआईवी की दवाओं की कीमत 10,000 डॉलर से कम होकर $ 350 रह गयी और आगे चल कर मात्र 100 डॉलर रह गयी। भारतीय जेनरिक कंपनियों ने इस प्रकार लाखों लोगों के जीवन की रक्षा की, और कम और मध्यम आय वाले देशों में एचआईवी / एड्स दवाओं को सुलभ कराया। क्या सोफोसबुविर के मामले में ऐसा हो सकता है?
दुर्भाग्य से 2014, 2001 नहीं है ( जब सिप्ला ने पहली बार एचआईवी / एड्स विरोधी दवाओं का शुभारभ किया था, और अन्य दूसरी कंपनियों जल्द ही इसका अनुकरण किया था)। सोफोसबुविर के पेटेंट को भारत में चुनौती दी गई है और इसे खारिज करने के कई कारण मौजूद है। यह सैद्धांतिक रूप से भारतीय कंपनियों को अपने मौजूदा $ 1000 प्रति गोली की कीमत का एक छोटा सा अंश पर सोफोसबुविर के निर्माण करने की अनुमति होगी। लेकिन भारतीय जेनेरिक कंपनियों 2001 के विपरीत, अमेरिकी और यूरोपीय कंपनियों का सामना करने के लिए अनिच्छुक हैं। सार्वजनिक नीति में परिवर्तन के साथ-साथ (भारत द्वारा 2005 में भारतीय पेटेंट अधिनियम में संशोधन करने से और 1994 में विश्व व्यापार संगठन के समझौते के लिए एक पार्टी बनने से) ने तेजी से भारतीय जेनेरिक कंपनियों की सौदेबाजी की शक्ति को कम कर दिया। कई प्रमुख भारतीय कंपनियां गिलाद के साथ सहयोगात्मक रुख अपना रही हैं और उनके साथ चर्चा में हैं, ऐसी खबरे भी सुनने को मिल रही है। गिलाद भारतीय कंपनियों के एक मुट्ठी हिस्से को सोफोसबुविर के निर्माण के लिए लाइसेंस दे सकता है, लेकिन निर्यात पर गंभीर प्रतिबंध होगा और भारतीय कंपनियों गिलाद के साथ किसी भी लाइसेंसिंग व्यवस्था के बिना, स्वतंत्र रूप से काम नहीं कर सकती है और कीमत में भी कमी नहीं कर सकती हैं।
सोफोसबुविर के जेनेरिक संस्करणों को त्वरित लॉन्च करने के लिए एक और बाधा है कि भारत में दवा पर नैदानिक परीक्षणों का संचालन करने की आवश्यकता है जिसे कि भारतीय दवा नियामक एजेंसियों द्वारा लगाया गया है। भारत के औषधि और प्रसाधन सामग्री अधिनियम नई दवा की शुरूवात के लिए क्लिनिकल परीक्षण करने की आवश्यकता पर छूट की अनुमति भी देता सकता है, जबकि दवा की सुरक्षा और प्रभावकारिता के बारे में पहले से ही स्पष्ट सबूत उपलब्ध है, तो यह छूट किसी भी पर लागू नहीं की जायेगी है। व्यवहार में यह बदलाव संसदीय समिति की रिपोर्ट से संबंधित है जिसने CDSCO (केन्द्रीय औषध मानक नियंत्रण संगठन) को नई दवाओं का शुभारंभ करने की अनुमति के मामले में भ्रष्टाचार में लिप्त पाया है,
अगर सरकार हस्तक्षेप करे तो इन बाधाओं में से कोई भी दुर्गम नहीं हैं। आवश्यक क्लिनिकल परीक्षण की जरूरत (और दवा की प्रविष्टि में देरी करें) को सरकार द्वारा माफ किया जा सकता है क्योंकि भारतीय औषधि और प्रसाधन सामग्री अधिनियम में इसके प्रासंगिक प्रावधानों पहले ही मौजूद हैं। सरकार गिलाद के पेटेंट आवेदन की अस्वीकृति को गती दे सकती हैं। सरकार भारतीय जेनेरिक कंपनियों को गिलाद के साथ सहयोग करने से रोक सकती है, सार्वजनिक स्वास्थ्य प्रणाली के माध्यम से भारतीय मरीजों के लिए सोफोसबुविर को उपलब्ध बनाने के लिए और विकासशील देशों को निर्यात करने के लिए एक सामूहिक योजना बनाकर पेश कर सकती है। या एक अवसर है जब भारत कम लागत की दवाइयों को दुनिया भर में गरीब मरीजों के लिए प्रमुख आपूर्तिकर्ता के रूप में अपनी भूमिका को सुदृढ़ कर सकता है। दुर्भाग्य से सरकार में इस न दृष्टि का अभाव है।
डिस्क्लेमर:- उपर्युक्त लेख मे व्यक्त किए गए विचार लेखक के व्यक्तिगत हैं, और आवश्यक तौर पर न्यूज़क्लिक के विचारो को नहीं दर्शाते ।
अपने टेलीग्राम ऐप पर जनवादी नज़रिये से ताज़ा ख़बरें, समसामयिक मामलों की चर्चा और विश्लेषण, प्रतिरोध, आंदोलन और अन्य विश्लेषणात्मक वीडियो प्राप्त करें। न्यूज़क्लिक के टेलीग्राम चैनल की सदस्यता लें और हमारी वेबसाइट पर प्रकाशित हर न्यूज़ स्टोरी का रीयल-टाइम अपडेट प्राप्त करें।
















